Alpha-1-Antitrypsin-Mangel – Was ist das?
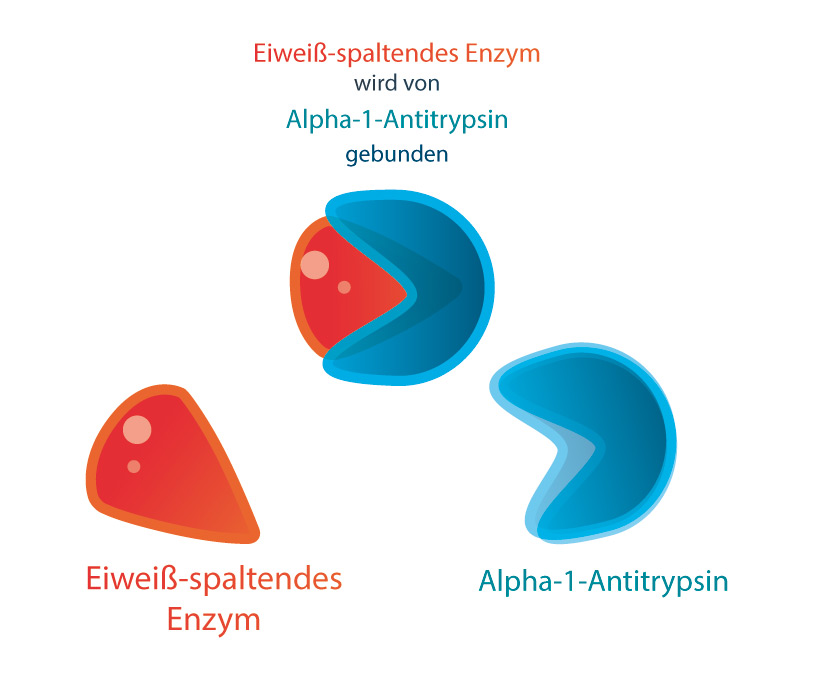
Bei der erblichen Stoffwechselkrankheit Alpha-1-Antitrypsin-Mangel (kurz Alpha-1) fehlt Betroffenen ein Schutzeiweiß der Lunge, das sogenannte Alpha-1-Antitrypsin. Durch den fehlenden Schutz wird das Lungengewebe im Laufe der Jahre zersetzt. Die Stoffwechselkrankheit kann sich vor allem durch
- Atemnot, zuerst nur bei Belastung – später auch in Ruhe
- Husten, häufig zunächst in den frühen Morgenstunden
- Auswurf, in vielen Variationen
bemerkbar machen. Auch erhöhte Leberwerte können ein Anzeichen für einen Alpha-1-Antitrypsin-Mangel sein. Es kommt vor, dass Betroffene diese Symptome bereits erstmals im Alter ab 35 Jahren wahrnehmen. Obgleich Alpha-1 zu den seltenen Erkrankungen zählt, schätzen Experten, dass es allein in Deutschland bis zu 20.000* homozygot von Alpha-1-Antitrypsin-Mangel Betroffene gibt.
Da die Hauptsymptome des Alpha-1-Antitrypsin-Mangels auch auf andere Erkrankungen wie COPD oder Asthma zutreffen, wird bei vielen Betroffenen die Krankheit lange Zeit nicht erkannt. Dabei kann die Erkrankung mittels einfacher Testmethoden nachgewiesen bzw. ausgeschlossen werden. Als Gendefekt ist die Erkrankung nicht heilbar, es stehen aber verschiedene Therapiemöglichkeiten zur Verfügung, um den Verlauf zu verlangsamen. Neben bronchienerweiternden Mitteln kann auch eine Substitutionstherapie helfen, bei der der Patient das fehlende Alpha-1-Antitrypsin per Infusion erhält.
*Entnommen aus: International Journal of COPD 2017:12 561ff