Psychologische Aspekte bei chronisch Erkrankten
AutorIn
So erschienen im Alpha1-Journal 01/2015
Die chronisch obstruktive Lungenerkrankung (COPD) betrifft nicht nur die Lunge. Auch andere Organe sind beteiligt. Das Herz-Kreislauf-System kann beeinträchtigt sein, ein Diabetes mellitus als Stoffwechselerkrankung kommt häufig vor, und auch Knochen und Muskulatur zeigen Veränderungen. Bei der Muskulatur ist die Zusammensetzung der Muskelfasern anders als üblich: COPDPatienten haben weniger Muskelfasern, die auf Ausdauerleistungen spezialisiert sind, und stattdessen einen höheren Anteil an Kraft-Fasern. Am Knochen können Veränderungen wie bei Osteoporose auftreten. Schließlich kommen häufig auch psychische Veränderungen bei COPD vor.
Psychische Veränderungen
Die drei wichtigsten Komponenten sind Angststörungen, Panikattacken und Depressionen. Angst ist normalerweise ein sinnvoller Schutzreflex. Hier geht es jedoch um übersteigerte Angst, die gegenstandslos ist, sodass kein klarer Auslöser zu finden ist. Von einer Angststörung spricht man erst, wenn die Beschwerden mindestens 6 Monate lang bestehen. Ohne Behandlung können sich daraus Panikattacken entwickeln. Sie treten ohne äußeren Anlass auf und dauern einige Minuten. Bei Depression besteht eine Einengung der Stimmung, man empfindet weniger Freude, aber auch weniger Trauer. Der Antrieb ist reduziert, besonders morgens. Man verspürt eine innere Unruhe und der Schlafrhythmus ist gestört. Eine depressive Patientin fasste es so in Worte: „Da sitze ich am Fenster und schaue den anderen beim Leben zu“.
Angststörungen
Angst löst einen Teufelskreis aus. Äußere Reize oder negative Gedanken bewirken, dass auch negative Gefühle auftreten. Das vegetative Nervensystem reagiert mit Symptomen, vor allem mit Atemnot. Nimmt man dann diese Atemnot wahr, verstärkt das die negativen Gedanken. Atemnot kann bei Lungenkranken durch Angstgefühle verstärkt wahrgenommen werden. Atemnot und Angst sind daher kaum getrennt zu betrachten. Speziell für Lungenkranke wurden Fragebögen zu Angststörungen entwickelt. Als krankheitsbezogene
Ängste werden unterschieden: Die Angst vor Atemnot, vor körperlicher Anstrengung, vor einer Verschlimmerung der Erkrankung und vor sozialer Ausgrenzung. Auch Partnerschaft, Tod und Sterben können krankheitsbezogene Ängste auslösen und werden in den Fragebögen angesprochen. Wurde speziell nach Ängsten zur Sauerstofftherapie gefragt, äußerten gut 20 Prozent der Befragten mit COPD, dass es ihnen „oft“ oder „immer“ unangenehm sei, wenn andere Personen sie wegen der Sauerstofftherapie anschauen. Knapp 25 Prozent meinten, dieses komme „manchmal“ vor, während mehr als 50 Prozent darin „kein Problem“ sehen. Die Frage „Ich befürchte, andere halten mich für sterbenskrank, wenn sie mich mit Sauerstofftherapie sehen“ beantwortete gut die Hälfte der Patienten mit „manchmal“, „oft“ oder „immer“. Bei Patienten mit Lungenemphysem hat man untersucht, ob der Schweregrad der Erkrankung eine Rolle für das Ausmaß der Ängste spielt. Dies war nicht der Fall. Ängste entwickeln sich im Grunde bereits ab Diagnosestellung. Erkennt man diese Thematik, kann man frühzeitig behandeln.
Depression
Ähnlich wie bei der Angst gibt es auch bei der Depression einen Teufelskreis. Er beginnt bei COPD häufig mit Atemnot. Diese führt zur Einschränkung der körperlichen Leistungsfähigkeit und bewirkt depressive Beschwerden. Diese mindern die Lebensqualität, was wiederum zu mehr Atemnot führen kann. In einer großen Studie wurden drei Personengruppen miteinander verglichen: Nichtraucher, Raucher ohne COPD sowie COPD-Patienten. Im Depressionsfragebogen waren sieben Prozent der Nichtraucher auffällig, 12 Prozent der Raucher und 26 Prozent der COPD-Patienten. Demnach hat jeder dritte bis vierte COPD-Betroffene mit depressiven Symptomen zu kämpfen. Gliedert man die Erkrankten weiter auf, so sind es vor allem Patienten im höherem Schweregrad, rauchende Patienten, Frauen sowie Patienten unter 60 Jahren, die häufiger depressive Symptome entwickeln.
Depressionen haben erhebliche ungünstige Auswirkungen. COPD-Patienten mit Depressionen hatten im Vergleich zu Betroffenen ohne Depressionen häufiger Verschlechterungen. Sie mussten häufiger wegen Exazerbationen ins Krankenhaus. Und mehr als drei Exazerbationen pro Jahr traten bei ihnen auch häufiger auf. Die körperliche Leistungsfähigkeit ist ebenfalls stärker eingeschränkt, wenn man eine Depression hat. Dies ließ sich in einer Studie mit dem 6-Minuten-Gehtest nachweisen. Depressionen hingen in einer Untersuchung auch mit Angststörungen zusammen. Die krankheitsbezogenen Ängste, beispielsweise solche vor Atemnot oder vor dem Voranschreiten der Erkrankung, waren ausgeprägter bei COPDPatienten mit Depressionen.
Therapie psychischer Probleme
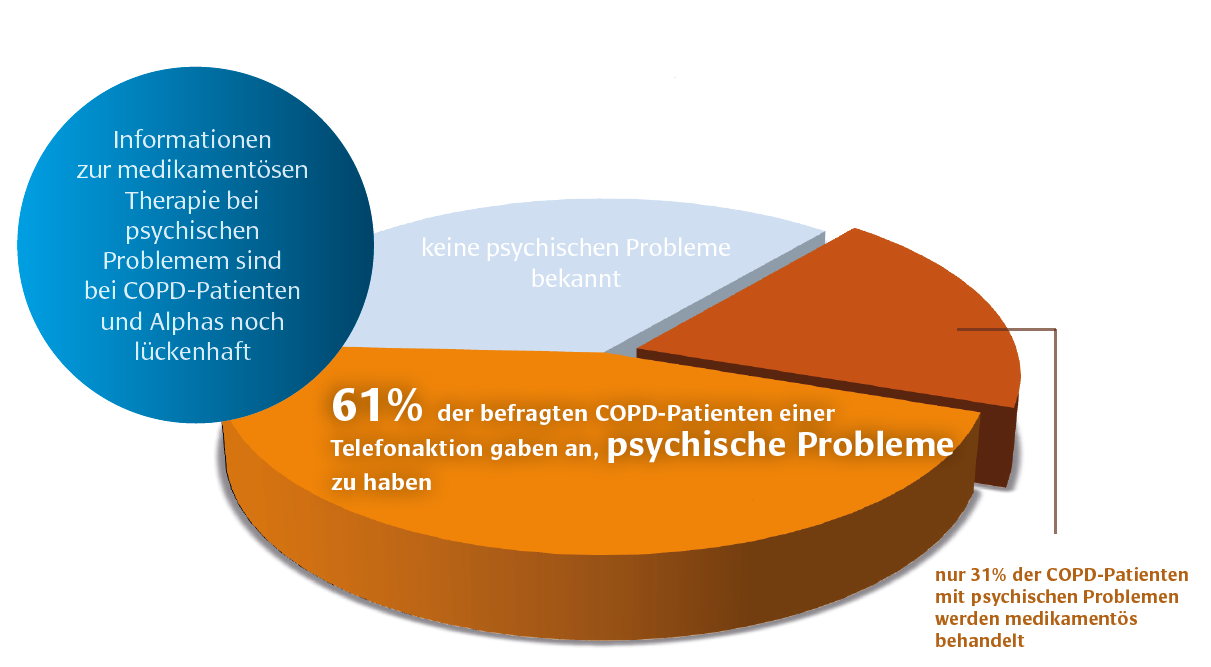
Für die Behandlung von Angststörungen und Depressionen allgemein gibt es Medikamente, die gemäß der Behandlungsleitlinien eingesetzt werden können. Allerdings sind die Informationen zur medikamentösen Therapie bei COPD-Patienten noch lückenhaft. Bei Telefon-Interviews berichteten
zwar 61 Prozent der befragten COPD-Patienten von psychischen Problemen, nur 31 Prozent davon wurden jedoch medikamentös behandelt. Die zweite wichtige Säule der Behandlung ist die Psychotherapie oder die psychologische Beratung. Hier geht es vor allem um die sogenannte kognitive Verhaltenstherapie. Bei COPD-Patienten mit Angststörungen konnte man mit nur vier Einheiten Verhaltenstherapie eine gute Wirkung erzielen. Während bei normal versorgten Patienten die Angstwerte im Fragebogen über einen Zeitraum von 18 Monaten zunahmen, fielen sie in der Verhaltenstherapiegruppe sogar etwas ab. Inhaltlich ging es bei der Verhaltenstherapie um Schulung zum Thema Stress und dem daraus resultierenden Teufelskreis, um Anregungen zur körperlichen Aktivität, und um einen individuellen Plan zur Krankheitsverarbeitung. Auch Entspannungsübungen werden empfohlen. Forscher wiesen günstige Effekte der progressiven Muskelrelaxation nach.
Bei der pneumologischen Rehabilitation geht es nicht nur um körperliches Training, sondern auch um psychologische Betreuung und Beratung. Patienten, bei denen Angststörungen oder Depressionen festgestellt wurden, zeigten nach der Rehabilitation im Durchschnitt günstigere Werte als zu Beginn. Auch wenn keine manifeste Depression bestand, sondern nur depressive Symptome auftraten, wirkte sich die Rehabilitation günstig auf die emotionale Befindlichkeit aus. Bei einem Patienten mit Alpha-1-Antitrypsin- Mangel, der vier Jahre nacheinander zur Rehabilitation nach Schönau kam, ließ sich eine klare Verbesserung der psychischen Lebensqualität feststellen. Dies geschah, obwohl krankheitsbedingt seine Lungenfunktion und seine körperliche Leistungsfähigkeit mit den Jahren abgenommen hatten.
Krankheitsverarbeitung
Die Bewertung der Erkrankung und der eigenen Situation spielt eine große Rolle. Dabei geht es um Art und Ursache der Krankheit, den bisherigen und vermuteten zukünftigen Verlauf und um die Frage, welche Kontrolle man selbst über die Krankheit und ihre Behandlungsmöglichkeiten hat. Diese Annahmen und Überzeugungen des Patienten – zum Beispiel: „Nichts was ich tue wird meine Krankheit beeinflussen“ – haben einen Effekt auf die Lebensqualität. Außerdem sind sie mit Depressionen und Angststörungen assoziiert.
Zu einer günstigen Krankheitsverarbeitung können auch der Partner und die Familie wesentlich beitragen. Die Erkrankung des Patienten beeinflusst das Familienleben stark. Die Angehörigen machen sich Sorgen, erleben die Beschwerden des Patienten und womöglich seinen sozialen Rückzug und seine Einsamkeit. Es war daher naheliegend, auch bei Angehörigen nach psychischen Problemen zu suchen. Tatsächlich fand man depressive Störungen auch bei Angehörigen, und zwar mit 17 Prozent sogar häufiger als bei den COPD-Patienten selbst (12 Prozent). Panikstörungen waren bei den Patienten häufiger als bei den Angehörigen (8 Prozent im Vergleich zu 5 Prozent). Die Art und Weise, wie Partner und Angehörige mit dem krankheitsbedingten Stress umgehen, wirkt sich günstig oder weniger günstig auf die Lebensqualität des Patienten und auch auf die Partnerschaftsqualität aus. Bei der hilfreichen Unterstützung sagt man dem Partner, dass man das Gefühl auch kennt, dass man ihn versteht und dass man zu ihm hält. Negativ wäre ein oberflächliches, kurzes Zuhören, verbunden mit einer Abgrenzung im Sinne von „das ist nicht mein Problem“.
Fazit
Psychologische Probleme bei COPD beeinträchtigen die Lebensqualität der Betroffenen zusätzlich zu Atemnot, Husten und verringerter körperlicher Leistungsfähigkeit. Deswegen lohnt es sich, etwas dagegen zu unternehmen. Aktuelle Forschungsergebnisse zeigen, dass größeres Wohlbefinden das Immunsystem stärkt und dass man besser mit Stress umgehen kann. Aktiv in ein soziales Netz eingebundene Personen sind zufriedener und berichten seltener über Stress. Aktuell ist die Perspektive der Medizin Defizit orientiert: Man identifiziert ein Problem und behandelt es. Günstig wäre eine Ressourcen orientierte Sichtweise, bei der man schaut, welche Möglichkeiten und Perspektiven sich aus der aktuellen Situation entwickeln lassen.
So erschienen im Alpha1-Journal 01/2015.