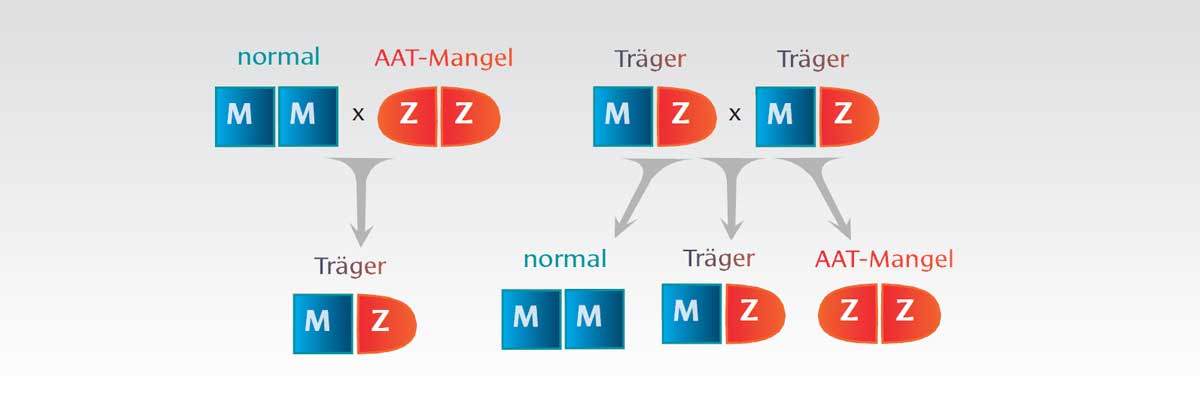
Der Mensch besitzt jede Erbinformation in doppelter Ausführung, jedes Gen kommt einmal von der Mutter und einmal vom Vater. So ist es auch mit dem Gen, welches den „Bauplan“ für das Schutzeiweiß Alpha-1-Antitrypsin aufweist. Verschiedene Abweichungen sind bekannt, die sich unterschiedlich stark auf den Alpha-1-Antitrypsin-Spiegel im Blut auswirken:
- Die M-Variante ist die herkömmliche, „gesunde“ Variante. In diesem Fall wird ein normaler Alpha-1-Antitrypsin-Spiegel mit normaler Funktion produziert. Die M-Variante kommt bei den meisten Menschen vor.
- Bei der Z-Variante kommt es zu einer Verklumpung des Schutzeiweißes in den Leberzellen, sodass es nicht in den Blutkreislauf abgegeben werden kann. Die Folge ist eine Minderung des Alpha-1-Antitrypsin-Spiegels im Blut. Vor allem in Nordeuropa und im mittleren Osten finden sich Träger dieser Variante.
- Im Süden Europas kommt es häufiger zur S-Variante, bei der zumeist eine etwas höhere Alpha-1-Antitrypsin-Konzentration im Blut vorhanden ist als bei der Z-Variante.
- Bei der sehr selten vorkommenden Null-Variante wird überhaupt kein Schutzeiweiß produziert. Dies führt zu einer extrem hohen Gefährdung für die Lunge, wohingegen die Leber bei dieser Genvariante nicht betroffen ist.
- Unser wissenschaftlicher Beirat Dr. Timm Greulich beschreibt weitere sehr seltene Varianten.
Die Auswirkungen des Alpha-1-Antitrypsin-Mangels auf die Lunge treten in der Regel nur dann zutage, wenn beide Baupläne des Schutzeiweißes bestimmte Abweichungen aufweisen, wenn man also von beiden Elternteilen je eine defekte Genvariante geerbt hat.
Anders kann das bei den Auswirkungen auf die Leber aussehen, da sich in jüngster Zeit herausgestellt hat, dass auch Träger der beiden Varianten M und Z (PiMZ) eine erhöhte Disposition für Leberveränderungen haben können.